Лечение рака простаты в Германии
Диагностика Лечение Клиники Заочные консультации Ведущие врачи-урологи Германии
Карциному простаты в немецких клиниках выявляют ежегодно у десятков тысяч мужчин. Но, благодаря постоянному прогрессу методов лечения, рак простаты в Германии – это диагноз, а не приговор. Если он обнаружен достаточно рано, пациент имеет все шансы выздороветь. На поздних этапах от болезни нельзя избавиться окончательно, но даже в таких ситуациях современная медицина располагает всеми возможностями, чтобы остановить рост и метастазирование опухоли и избавить пациента от симптомов заболевания.
Рак предстательной железы в онкоцентрах Германии лечат на всех стадиях: даже если зло нельзя победить, его можно и нужно держать под контролем. Тогда болезнь не ухудшит качество жизни и не приведет к фатальным последствиям. В специализированных центрах накоплен солидный опыт терапии в том числе и редких видов заболевания, таких как нейроэндокринная (мелкоклеточная и крупноклеточная), эпителиальная, переходноклеточная и др.
По поводу рака простаты к нам обращаются достаточно часто. Конечно, каждый случай индивидуален, но опыт, полученный на основании реальных клинических случаев, позволяет нам выделить основные вопросы, связанные с организацией лечения карциномы простаты в клиниках Германии.
Я боюсь заболеть раком простаты, чем мне могут помочь немецкие врачи?
Выявление данной опухоли на ранних стадиях затруднено тем, что сначала болезнь может протекать практически бессимптомно, жалобы возникают на более поздних этапах. Поэтому мужчинам старше 45 лет рекомендуется регулярный профилактический контроль, он включает базовые тесты – лабораторные анализы, урофлуометрию, УЗИ. В Германии предлагаются компактные программы ранней диагностики карциномы простаты, их проводят опытные врачи с использованием хорошего оборудования, они совместимы с другими модулями профилактического скрининга.
У меня есть подозрение на рак простаты, нужна диагностика. Где лучше: дома или в Германии?
Методы диагностики рака простаты в Германии в принципе не уникальны. Клиническое обследование, определение уровня ПСА (простатспецифический антиген, PSA) и трансректальное УЗИ могут дать основания заподозрить наличие раковой опухоли. Но окончательный диагноз ставят только по данным исследования проб тканей, для получения которых проводится биопсия.
В последнее время для уточнения показаний к биопсии простаты в Германии могут предложить еще и исследование мочи на уровень PCA3 (антиген рака простаты 3; не путать с PSA). Дело в том, что только у одной четверти пациентов с повышенным уровнем ПСА в результате выявляется рак простаты. PCA3 – это еще один биомаркер данного вида рака; его повышенный уровень свидетельствует о наличии онкологии. Существенное преимущество данного маркера по сравнению с ПСА заключается в том, что показатель РСА3 не зависит объема железы. Поэтому, например, при возрастном (доброкачественном) увеличении простаты этот онкомаркер, в отличие от ПСА, остается в норме.
Если необходимость в биопсии подтверждается, врачи в Германии стараются взять максимальное количество проб из разных участков простаты. Это становится возможным благодаря использованию магнитно-резонансной томографии.
Ранее в качестве визуализации при биопсии простаты использовалось УЗИ. Но в ультразвуковом отображении злокачественные ткани очень похожи на здоровые, поэтому при биопсии под контролем УЗИ забор проб носил достаточно случайный характер. Иногда, особенно при небольших образованиях или нетипичном расположении опухоли, полученные образцы могли не содержать злокачественности, в то время как зло, на самом деле, «притаилось» в других участках.
Теперь в специализированных простата-центрах Германии перед биопсией проводится мультипараметрическая МРТ. Она комбинирует сразу несколько специальных МР-последовательностей, так что полученные изображения позволяют гораздо лучше, чем УЗИ, выявить подозрительные очаги, а также точнее оценить размеры и агрессивность опухоли.
Это не только повышает эффективность биопсии, но и является важной предпосылкой для планирования лечения. При этом УЗИ-изображения совмещаются в режиме реального времени со снимками МРТ. Такая биопсия называется «фузионной» (лат. fusio «слияние»).
Также важно, что место взятия каждой отдельной пробы точно фиксируется во всех 3-х измерениях и полная схема забора проб тщательно документируется.
Главный итог для пациента: усовершенствованные методики диагностики рака простаты в Германии помогают врачам сделать более точное заключение о наличии болезни и о том, как ее в данном случае лучше лечить.
Будут ли в Германии повторять проведенные ранее исследования?
Если биопсию уже сделали, и она безоговорочно показала наличие раковых клеток – наиболее вероятно, что повторять эту процедуру в немецкой клинике уже не будут. Но базовые тесты (УЗИ, лабораторные исследования крови, уродинамика), наверняка понадобится сделать снова, эти данные важны не только для постановки диагноза, но и для определения важных для тактики лечения параметров. Если еще до приезда в Германию были сделаны исследования для выявления метастаз (сцинтиграфия, КТ), их результаты нужно будет взять с собой, чтобы избежать повтора.
Методов лечения рака простаты в Германии много. Как выбрать самый эффективный?
Решение относительно метода лучше доверить специалисту. Да, конечно, при карциноме простаты бывают ситуации, когда сам врач предлагает пациенту выбор: при определенных обстоятельствах принципиально возможны, например, и операция, и лучевая терапия. Тем не менее, не стоит еще до поездки в Германию ориентировать себя на какой-то один метод, даже если аргументы в его пользу кажутся Вам очень убедительными. Может оказаться, что именно в Вашем случае он на самом деле не самый лучший.
Новые перспективы в диагностике и лечении злокачественных заболеваний простаты
Жидкостная биопсия, то есть анализ циркулирующего опухолевого материала в крови или моче, стала мощным инструментом в лечении рака простаты. При локализованных опухолях метод позволяет различать рак низкой и высокой степени тяжести и принимать решение о проведении или отсрочке биопсии тканей. На поздних стадиях заболевания исследование биологических жидкостей обладает доказанной прогностической способностью в дополнение к стандартным тестам, таким как простата-специфический антиген, и используется в клинических испытаниях для оценки ответа.
Определенные тесты в рамках жидкостной биопсии могут предсказывать резистентность к ингибиторам рецепторов андрогена, хотя пока не совсем ясно, как именно этот факт можно интегрировать в процесс повседневного принятия клинических решений. Наконец, у некоторых пациентов с помощью инновационной технологии можно выявить геномные изменения с существенными терапевтическими последствиями (то есть данные, позволяющие подобрать оптимальный курс лечения).
Немаловажный момент: взятие образцов жидкостей (как правило, речь идет о крови) – гораздо более щадящая процедура по сравнению с тем, как получают пробы тканей простаты.
Возможны ли заочные консультации по раку простаты в Германии?
Конечно, личное представление у врача намного эффективнее любой формы удаленного консультирования. Однако поездки в Германию не всегда возможны. В таких ситуациях заочное общение с авторитетным специалистом может представлять несомненную ценность.
Алгоритмы диагностики и лечения карциномы простаты постоянно развиваются. Случается, что метод, анонсированный как высокоэффективное средство, спустя совсем недолгое время подвергается оправданной критике на основании данных клинической практики, либо на смену ему приходит еще более действенный и безопасный. Поэтому врач, определяющий план диагностики и назначающий терапию злокачественного заболевания предстательной железы, с одной стороны, должен постоянно «держать руку на пульсе» самых актуальных научных данных и даже лично участвовать в исследованиях, а с другой - вести активную практическую деятельность, иметь обширный клинический опыт, позволяющий оценить целесообразность тех или иных передовых методик в каждом конкретном случае.
Мы предлагаем заочные консультации по вопросам диагностики и лечения рака простаты у ведущих экспертов Германии, руководителей сертифицированных простата-центров. Их авторитетное мнение поможет лучше сориентироваться в тревожной ситуации, удостовериться в правильности поставленного диагноза или полученных рекомендаций, либо узнать о более оптимальных методах диагностики и/или терапии.
Запрос на заочную консультацию – через онлайн-форму или по телефону +7 917 5775741.
В Германии много клиник, где лечат рак простаты. Как найти лучшую и попасть к хорошему врачу?
Вообще-то проблеме выбора клиники в Германии посвящен отдельный раздел нашего сайта. Но в случае рака простаты нужно особо подчеркнуть: как сказано выше, не стоит заранее выбирать для себя определенную терапию и пытаться найти лучшего специалиста именно по этой методике.
Самое главное – клиника должна располагать всеми методами современной диагностики этой болезни и предлагать максимальный спектр терапевтических возможностей, как консервативных, так и хирургических.
Этим требованиям в полной мере соответствуют сертифицированные простата-центры.
Простата-центры в Германии
Простата-Центр Униклиники Аахен
Простата-Центр функционирует на базе клиники урологии Университетской клиники Аахена и специализируется на онко-урологии, в частности, на лечении рака простаты.
Центр карциномы простаты университета Кёльн
При подозрении на урологический рак или при диагностированномо заболевания в Центре проводится полная диагностика и лечение на самом современном уровне.
Простата-центр Урологической клиники Мария Хильф, г.Мёнхенгладбах
В Центре проводится диагностика и лечение злокачественных опухолей мочевыводящих путей.
Клиника урологии ХЕЛИОС, г.Дуйсбург
В Центре проводится диагностика и лечение всего спектра урологических заболеваний, включая онкоурологию.
Как проводится диагностика рака простаты в Германии?
Общие алгоритмы диагностики рака простаты:
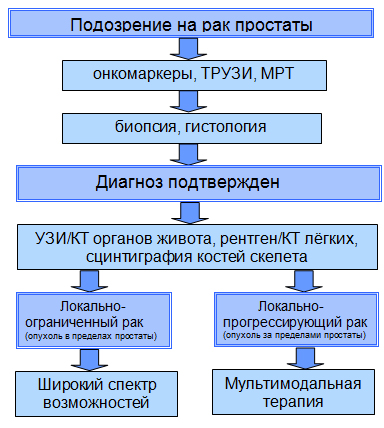
Итак, обследование устанавливает не только сам диагноз, но и стадию болезни. Главное при этом - не распространилось ли зло в другие органы и лимфатическую систему. От этого зависит выбор лечения.
Как лечится локальный рак простаты в Германии?
Если опухоль не проникла за пределы капсулы (так называемый локальный рак) спектр возможностей лечения достаточно широк. Позиция немецких врачей: выбор наиболее подходящего метода при локальном раке сугубо индивидуален, зависит от многих факторов. Главный – степень агрессивности опухоли по критериям D'Amico, которые позволяют отнести опухоль к одной из трех степеней риска по результатам трех исследований: показатель уровня ПСА, пальцевого ректального обследования и гистологического исследования биоптата:
| низкий риск | ПСА < 10 нг/мл, сумма Глисона≤ 6, стадия cT1a - cT2a |
| средний риск | ПСА 10,1 - 20 нг/мл или сумма Глисона 7 или стадия cT2b |
| высокий риск | ПСА > 20 нг/мл или сумма Глисона 8 - 10 или стадия > cT2b |
С учетом степени риска и индивидуальных обстоятельств (возраст, сопутствующие заболевания, перенесенные ранее операции, пожелания пациента и т. д.) можно принимать решение об одном из перечисленных ниже способов лечения:
| Наблюдение >(низкоагрессивный рак) | |
| Хирургия | Открыто-хирургическая операция | |
| Лапароскопия (Da Vinci) | ||
| Облучение | ||
| ФУВИ | ||
| MR-TULSA | ||
Открытая операция или робот Да Винчи?
Клинические исследования показали, что эти две хирургические методики не имеют принципиальных различий как с точки зрения сохранения функций (удержание мочи, потенция), так и онкологического результата (статистика возникновения рецидивов, метастазирования, прогностическая продолжительность жизни). Потеря крови в ходе операции на простате при обеих методиках примерна одинакова, она составляет менее 300 мл (за последние 5 лет необходимость в переливании крови во время таких вмешательств в немецких клиниках возникала менее, чем в 0,5% случаев). Есть случаи, когда открытая операция считается предпочтительной (клиническая стадия Т3, локальный рецидив после лучевой терапии, состояние после абдоминальной операции или облучения рака прямой кишки). В остальных ситуациях, как правило, выбор между робот-ассистируемой лапароскопией или открытой хирургией остается за пациентом. Но необходимо учитывать, что лапароскопия в принципе возможна не всегда (например, ее не проводят при слишком большом объеме простаты).
Каковы принципы терапии прогрессирующего рака простаты?
Примерно в 30% случаев рак простаты впервые диагностируется уже на этапе распространения болезни за пределы капсулы, в лимфоузлы или другие органы. Это так называемый «локально-прогрессирующий» рак. В таком случае выработка оптимальной терапии – сложная задача, и для ее решения в Германии применяется междисциплинарный подход.
Некоторое время назад поражение лимфоузлов однозначно исключало возможность хирургии. Проводили только консервативную терапию (лучевую, гормональную). Однако сейчас совершенствование хирургических технологий позволяет немецким врачам проводить радикальную резекцию простаты даже в этих случаях. Данные за последние 10 лет показывают, что радикальная простатэктомия с расширенной лимфаденэктомией при прогрессирующем раке предстательной железы существенно снижает риск рецидива и прогноз выживаемости. Облучение в таких случаях тоже применяется – в рамках так называемой мультимодальной (то есть комбинированной) терапии. Есть убедительные данные, что адьювантная (дополняющая операцию) лучевая терапия повышает эффект от вмешательства. При этом, благодаря современным достижениям в радиологии (таким, как модуляция интенсивности облучения) врачи могут использовать более высокие дозы без усиления побочных явлений. Эффективность интенсивной лучевой терапии дополняется современными гормональными препаратами, и такая комбинация положительно влияет на успех лечения.
Что делать при рецидиве рака простаты?
Даже при своевременном первичном лечении вероятность роста ПСА после радикальной простатэктомии, увы, существует. Это, так называемый, биохимический рецидив. Если уровень ПСА превышает 0,5 нг/дл, рекомендуется проведение ПСМА ПЭТ/КТ. Это исследование, в отличие от применявшихся ранее методов, позволяет с высокой точностью обнаружить даже мелкие (от 4 мм) метастазы в лимфоузлах и точно установить их локализацию и распространение. Доказано, что вторичная резекция таких лимфоузлов снижает риск дальнейшего метастазирования и помогает отсрочить начало антигормональной терапии.
Рак простаты с отдаленными метастазами: есть ли возможности лечения?
При наличии отдаленных метастазов также актуален мультимодальный подход. При планировании лечения учитываются различные аспекты: локализация (кости/печень/легкие), распространение (количество, поражение костных структур за пределами позвоночника, симптоматика, распространение и биологические свойства первичного очага, общее состояние пациента).
Поскольку метастазы карциномы простаты в принципе гормонально зависимы (их рост стимулирует наличие мужского гормона тестостерона), метастазирование можно контролировать с помощью антигормональной терапии, для которой в настоящее время существует целый ряд препаратов с различным механизмом действия.
Однако в некоторых случаях опухоль оказывается нечувствительной к первичной антигормональной терапии (то есть гормонорезистентной). В такой ситуации могут рассматриваться так называемые гормональные препараты «второй линии», химиотерапевтические медикаменты, костнопротективные препараты, радионуклеидная терапия (ксофиго, ПСМА-терапия).
Важно!
Любые методы лечения рака простаты имеют те или иные побочные действия. При выработке тактики учитывается соотношение между терапевтическим эффектом (прежде всего с точки зрения долгосрочной перспективы) и возможными негативными последствиями. В Германии все аргументы подробно излагаются лечащим врачом, выбор терапии основывается на интересах пациента и является осознанным с его стороны.
Об успешном лечении рака простаты в клиниках Германии пациентов компании КМП Гермед ГмбХ можно посмотреть отзывы, а так же случаи из нашей практики.
Цены на лечение и операции при раке простаты в клиниках Германии рассчитываются в зависимости от вида манипуляции, тяжести случая и типа клиники.
_________________________
Подробнее о терапии рака простаты, стоимости и организации лечения Вы сможете узнать в компании КМП Гермед ГмбХ, позвонив нам по телефонам (495) 748-111-7 и (495) 614-17-36 или прислав нам запрос.