Аортальный клапан: строение, заболевания, методы лечения в Германии
Ведущие кардиохирургические центры Германии предлагают самые современные виды терапии врожденных и приобретенных пороков аортального клапана. Немецкие врачи используют как традиционные, доказавшие свою надежность технологии реконструкции и замены клапана аорты, так и инновационные методики, позволяющие минимизировать последствия вмешательства и достичь оптимальных результатов.
Базовые сведения
Аортальный клапан - один из четырех клапанов, регулирующих кровоток в сердце. Он разделяет нижнюю левую камеру сердца (левый желудочек) и главную артерию тела (аорту). Когда сердце сжимается (сокращается), он открывается и пропускает кровь из левого желудочка в аорту. Когда сердце расслабляется, аортальный клапан закрывается, чтобы предотвратить обратное движение крови.
Нарушения функции клапана, связанные с его заболеванием (пороком), могут препятствовать кровотоку и заставлять сердце работать слишком интенсивно, что приводит к опасным патологическим изменениям.
Подробнее об анатомии и функции аортального клапана
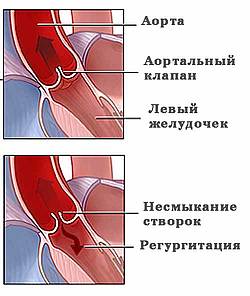
Аортальный клапан представляет собой «вентиль» между левым желудочком и большой аортой, который позволяет крови течь только в одном направлении - из желудочка в так называемый большой круг кровообращения. Это так называемый «полулунный» клапан. Название связано с его структурой.
Часть, препятствующая обратному оттоку крови, состоит из трех створок в форме полумесяца. Они прикреплены к фиброзному кольцу, то есть кольцу из соединительной ткани, которое является частью каркаса сердца.
В фазе расслабления сердца давление на столб крови в аорте отсутствует, поэтому кровь как бы останавливается или могла бы даже потечь в обратном направлении. Однако в этот момент створки выпячиваются в направлении желудочка под действием давления столба крови, при этом их края прилегают друг к другу. Таким образом предотвращается обратный кровоток.
Если створки не смыкаются, во время этой фазы работы сердца возникает утечка, и кровь течет обратно в левый желудочек. Такое явление называется регургитацией, его результатом является недостаточность функции клапана.
В фазе выброса при сердечном сокращении створки раздвигаются потоком крови в направлении стенки аорты, создавая в здоровом состоянии отверстие около 3-4 см. Если оно меньше 2,5 см, речь идет о стенозе (сужении) аортального клапана.
В норме аортальный клапан должен иметь три створки. Однако некоторые люди рождаются только с двумя створками, то есть с так называемым двустворчатым (бикуспидальным) аортальным клапаном.
Заболевания и патологии клапана аорты
Стеноз (сужение) аортального клапана - самый распространенный порок сердечных клапанов. Вследствие него возникает препятствие оттоку крови из сердца. Если стеноз выражен сильно, это приводит к одышке и иногда к боли в груди (как при инфаркте миокарда). Кроме того, из-за недостаточного поступления богатой кислородом крови в головной мозг могут возникать приступы головокружения и даже кратковременная потеря сознания. Сужение можно обнаружить и измерить с помощью ультразвукового исследования сердца (эхокардиографии).
Как правило, стеноз аортального клапана вызывается процессами износа, которые в пожилом возрасте приводят к кальцификации клапана. Другие причины, такие как ревматическая лихорадка (достаточно редкое в странах Европы заболевание) или инфекция клапана (эндокардит), могут привести к рубцеванию аортального клапана и также вызвать сужение.
Врожденный стеноз встречается гораздо реже, как правило, при двустворчатом клапане. Такая патология уже в раннем возрасте часто приводит к появлению симптомов. В целом патология проявляет себя в виде синкопальных состояний (временных потерь сознания), одышки, сердечной недостаточности, аритмии.
Лекарственной терапии стеноза аортального клапана не существует. Поэтому при сильном сужении проводится замена клапана биологическим или механическим протезом клапана сердца с использованием традиционных или минимально инвазивных хирургических методов.
Регургитация (недостаточность) аортального клапана - это неспособность аортального клапана закрыться (несмыкание створок), что приводит к обратному току крови из аорты в левый желудочек.
Заболевание редко бывает врожденным. Обычно оно вызывается воспалительными процессами или патологическими изменениями в соединительной ткани. В частности, воспаление клапанов сердца (эндокардит) приводит к рубцеванию нежных створок и их деформации, в результате чего они больше не могут нормально закрываться.
Как и в случае со стенозом аортального клапана, причиной регургитации может быть естественный процесс возрастного износа, которому способствует атеросклероз. Перенесенный инфаркт миокарда также может вызвать изменения клапана.
Кроме того, существуют различные генетические заболевания, которые характеризуются дряблостью соединительной ткани, которая затрагивает и сердечные клапаны, например, синдром Марфана.
В зависимости от объема забрасываемой обратно крови определяются следующие степени регургитации:
| Степень | Объем |
| I | <15% |
| II | 15%-30% |
| III | до 50% |
| IV | >50% |
Основной метод диагностики - эхокардиография (УЗИ сердца). Далее могут потребоваться дополнительные исследования (ЭКГ, рентген грудной клетки) для выявления других патологий, которые могут быть вызваны данным пороком. При необходимости операции проводится катетерное исследование сердца. Оно позволяет более точно оценить степень болезненных изменений и выявить вероятный сопутствующий стеноз коронарных сосудов.
В отличие от стеноза, при недостаточности аортального клапана в некоторых случаях существует возможность реконструкции, для которой применяются различные методики.
Также разнообразны и современные способы протезирования.
Бикуспидальный аортальный клапан
Состоящий только из двух створок (бикуспидальный) клапан аорты - это наиболее распространенный врожденный клапанный порок сердца. Он встречается примерно у 1 - 2% населения, чаще у мужчин, чем у женщин.
У людей с двустворчатым аортальным клапаном патологические изменения клапана проявляются раньше, чем у людей с его обычным строением. Обычно они происходят в возрасте от 40 до 60 лет. Речь может идти о кальцификации клапана, вследствие которого уменьшает площадь его открытия (стеноз). Также может развиваться негерметичность, часто обусловленная расширением аорты (аневризмой), которая при бикуспидальном клапане встречается чаще. При определенной степени тяжести состояния для исправления данного дефекта необходима операция реконструкции или замены.
Методы лечения пороков аортального клапана
Специализированные кардиохирургические клиники Германии предлагают практически все современные варианты лечения пороков аортального клапана. Оптимальный выбор зависит от причины заболевания, морфологии и сопутствующих заболеваний пациента, поэтому решение о том, какая форма операции является наиболее подходящей, принимаются индивидуально.
Классическая операция замены аортального клапана
Как правило, непосредственно перед вмешательством проводится трансэзофагеальная эхокардиография, то есть ультразвуковое исследование сердца через пищевод. Оно, как и сама операция, проводится под общим наркозом, на остановленном сердце. Его функцию на время принимает на себя аппарат искусственного кровообращения.
В рамках вмешательства хирург делает разрез над грудиной и разделяет ее по всей длине. Собственный, уже не функционирующий клапан сердца извлекается вместе с отложениями кальция. Нужный размер нового клапана определяется с помощью специальных шаблонов. На завершающем этапе протез аортального клапана закрепляется швами, хирург проверяет корректность его установки. В конце вмешательства вновь проводится эхокардиография, чтобы оценить функцию клапана и, в случае необходимости, скорректировать его позицию. По достижении нужного результата пациента отключают от АИК, и хирург закрывает грудную клетку, скрепляя ее с помощью проволочных скоб. Для достижения хороших косметических результатов по возможности используют так называемый внутрикожный шов и саморассасывающийся шовный материал. Такая техника улучшает заживление ран за счет минимизации возможности проникновения микробов.
Минимально-инвазивное протезирование клапана аорты
Такая операция является щадящей альтернативой полному вскрытию грудной клетки. В принципе, с помощью такого доступа в настоящее время выполняются многие процедуры на аортальном клапане и восходящей аорте.
В этом случае грудина не рассекается, а лишь частично вскрывается. Эта процедура предпочтительна для пациентов, у которых особенно высок риск развития так называемой нестабильности грудины после операции (например, у инвалидов-колясочников или при тяжелом остеопорозе). Процедура предпочтительна и с косметической точки зрения.
Однако решение о наиболее оптимальном способе хирургического доступа при замене аортального клапана принимается индивидуально в каждом конкретном случае.
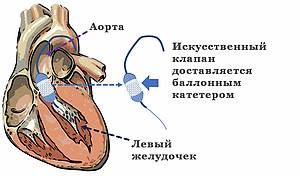
Транскатетерная имплантация аортального клапана/TAVI
В связи с общим увеличением продолжительности жизни растет число пациентов со стенозом аортального клапана высокой степени, у которых риск кардиохирургического вмешательства представляется неприемлемо высоким из-за пожилого возраста и тяжелых сопутствующих заболеваний. По этой причине в 30-60% случаев хирургическое лечение таким пациентам вообще не предлагается.
Однако согласно современным рекомендациям Европейского общества кардиологов (ESC) и Европейской ассоциации кардиоторакальной хирургии (EACTS), пожилым пациентам из группы высокого риска или при наличии факторов, которые явно осложняют замену аортального клапана по стандартной методике (например, при тотальном кальцинозе аорты) может быть показана катетерная имплантация аортального клапана. Она проводится под общим наркозом, но без применения аппарата искусственного кровообращения.
Согласно общеевропейским рекомендациям, замена аортального клапана через катетер должна проводиться междисциплинарной командой. Успех вмешательства возможен лишь при слаженной работе анестезиологов, кардиологов и кардиохирургов.
В зависимости от индивидуальных обстоятельств, транскатетерная имплантация аортального клапана может быть проведена трансапикально или трансфеморально.
При трансапикальном вмешательстве доступ к сердцу осуществляется через небольшой разрез под левым соском. Ниже находится верхушка сердца, через которую можно ввести катетер и имплантировать клапан.
В случае трансфеморальной операции доступом является небольшой разрез в паху, через который система катетеров вводится в паховую артерию и продвигается к сердцу.
В обоих случаях перед трансапикальной имплантацией аортального клапана собственный кальцифицированный аортальный клапан пациента должен быть расширен с помощью баллона.
Замена клапана и корня аорты
Этот вариант комбинированной замены аортального клапана и восходящей аорты может быть выполнен при наличии аневризмы (расширения) восходящей аорты, с одной стороны, и не подлежащего реконструкции заболевания аортального клапана - с другой. Существуют комбинированные протезы аортального клапана, которые могут быть установлены в этом месте после удаления естественного сердечного клапана и расширенной части аорты.
Операция по методу Давида (реконструкция)
Вмешательство названо в честь кардиохирурга Тироне Эсперидьяо Давида. Оно дает возможность сохранить естественный аортальный клапан с помощью его реконструкции. Операция показана, когда негерметичность клапана вызвана расширением основания аорты, так что створки клапана больше не могут смыкаться посередине. В рамках вмешательства проводится удаление основания аорты и вшивание клапана в сосудистый протез соответствующего размера, чтобы края створок снова смыкались.
Преимущество операции: после нее не требуется принимать кроверазжижающие препараты.
Недостатки: техническая сложность (большая продолжительность).
Операция Росса
Данный метод назван в честь кардиохирурга Дональда Росса. Впервые он успешно провел эту операцию в 1967 году. Однако распространение она получила только с начала 1990-х годов.
В ходе операции Росса больной аортальный клапан заменяется на собственный здоровый пульмональный клапан (сердечный клапан между правым желудочком и легочной артерией), который устанавливается в положение аортального. А на его месте имплантируется донорский легочный клапан (пульмональный гомографт).
В легочной позиции этот протез испытывает меньшую нагрузку и имеет более длительный срок службы, чем в аортальной позиции.
Преимущества этой операции:
- отсутствие необходимости в приеме препаратов для разжижения крови;
- пересаженный легочный клапан растет вместе с пациентом (что важно для детей и подростков);
- не используются искусственные материалы;
- собственный легочный клапан пациента схож со здоровым аортальным клапаном;
- подходит для женщин, желающих иметь детей.
Недостатки:
- техническая сложность (большая продолжительность);
- доступность донорских клапанов по сравнению с промышленно производимыми протезами (биологическими и механическими) очень ограничена.
Важно отметить, что этот вид операции подходит только для замены аортального клапана и не подходит при пороках других клапанов сердца (митрального, трикуспидального или пульмонального).
Операция Озаки (Ozaki)
До недавнего времени для замены клапанов кардиохирурги использовали либо искусственные (механические) клапаны из металла, либо биологические клапаны, в основном от крупного рогатого скота или свиней. Оба варианта имеют свои преимущества и недостатки: механический протез долговечен, но делает необходимым прием антикоагулянтных (кроверазжижающих) препаратов до конца жизни пациента. Это необходимо для предотвращения образования тромбов, которые могут привести, например, к инсульту. Биологические клапаны не требуют пожизненной антикоагуляции, но имеют ограниченный срок службы - от десяти до 15 лет. У детей и молодых взрослых с врожденными пороками клапанов срок годности может быть еще короче. Затем необходима новая операция протезирования.
Сейчас некоторые немецкие кардиохирургические клиники могут предложить инновационную процедуру замены аортального клапана – операцию Озаки. Речь идет о восстановлении из собственных тканей. Поврежденные створки клапана аорты заменяют новыми, вырезанными из сердечной сумки (перикарда) пациента, при этом клапанное кольцо сохраняется.
Уже доказано, что новая процедура может иметь следующие преимущества:
- реконструированный эндогенный клапан гораздо лучше адаптируется к функциям человеческого организма и служит дольше;
- в организм практически не попадает инородный материал;
- количественно и качественно очень хороший гемодинамический результат из-за отсутствия протезных стентов;
- возможность проведения процедуры "клапан в клапане" в случае более поздней дегенерации клапана.
Однако операция Озаки выполняется еще относительно недавно и достаточных данных об отдаленных последствиях еще не накоплено.
Заочные консультации по хирургии аортального клапана
При современном разнообразии методов и подходов к проведению операции на аортальном клапане важную роль при принятии решения может сыграть мнение авторитетного немецкого специалиста с обширным клиническим опытом и знаниями в области новейших технологий восстановления и замены.
Мы можем организовать проведение заочной консультации с одним из ведущих кардиохирургов Германии как в формате письменного ответа, так и в рамках видеоконференции.
Запрос на заочную консультацию
Наш консультант:
Профессор д-р мед. Александр Вайманн
Реабилитация после операции на аортальном клапане
Любой вид вмешательства на клапане аорты представляет собой сложную терапевтическую манипуляцию, после которой пациент должен в течение определенного времени находиться под наблюдением специалистов. Эффективному восстановлению и достижению максимального результата от операции способствует курс кардиологической реабилитации.
_________________________
Кардиохирургические клиники Врачи-кардиохирурги Германии
По вопросам лечения в клиниках Германии обращайтесь по телефонам: (495) 6141736 и (495) 7481117 или по электронной почте.