Трансплантация хрящевых клеток и хряща
При трансплантации хряща или хрящевых клеток происходит замена утраченной части хряща трансплантатом. Он берется либо у самого пациента, либо у донора, и вживляется в рамках хирургического вмешательства.
Развитие методик пересадки хряща и его клеток
Первые попытки трансплантации части хрящевой поверхности или даже всего сустава были предприняты еще в начале 20 века. Немецкий хирург Эрих Лексер проводил такие эксперименты в период с 1907 по 1925 год, но они не увенчались успехом. В 1958 году чешский врач Мирослав Ярош впервые успешно провел трансплантацию всей головки тазобедренного сустава. Донорский материал был взят у жертвы несчастного случая, то есть это была так называемая аллогенная трансплантация.
Сегодня под трансплантацией хряща понимается только замена хрящевой ткани без одновременной замены всего сустава или его больших частей. Первые сообщения об успехах в этой области в современном понимании данной процедуры появились в 1960-х годах. При этом сначала использовалась только собственная (аутологичная) ткань, и только в 1980-х годах стали применять аллогенные материалы. В наше время в распоряжении врачей имеются различные варианты трансплантации хряща, которые представляют собой хороший вариант лечения при повреждениях суставов.
Аллогенная и аутогенная (аутологичная) трансплантация: в чем отличие?
При аллогенной трансплантации донор и реципиент генетически различны, но принадлежат к одному виду. Пересадка органов, тканей или клеток от одного человека другому является аллогенной, за исключением случаев, когда донор и реципиент являются однояйцевыми близнецами (в этом случае речь идет о «сингенной» трансплантации).
При аутогенных трансплантациях донор и реципиент идентичны, они являются одним и тем же человеком. Как синоним также используется термин «аутологичный».
Пересадка стволовых клеток
В начале 1990-х годов шведские врачи разработали метод аутологичной трансплантации хрящевых клеток (хондроцитов).
Технология показала обнадеживающие результаты и сегодня находит достаточно широкое применение.
Для успеха процедуры необходимо выполнение ряда условий: дефект суставного хряща должен быть ограниченным и иметь размер от 2 до 10 см².
Другие важные предпосылки – целостность связочного аппарата, прямая ось ног и сохранные мениски.
Общий износ суставов, то есть артроз, не является показанием для проведения трансплантации хрящевых клеток.
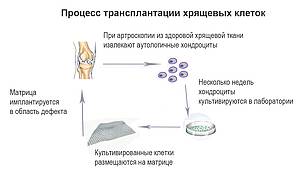
Процедура хондроцит-трансплантации включает три основных этапа:
- Артроскопия и забор материала (биопсия) - В ходе диагностической артроскопии проводится визуальный осмотр дефекта для определения его точного расположения, размера, протяженности и глубины. Одновременно могут быть выявлены сопутствующие и патологические изменения в суставе. Затем из не подверженной сильной нагрузке зоны сустава извлекается около 150–200 мг интактной гиалиновой хрящевой ткани.
- Культивирование клеток - Полученный хрящ подвергается специальной обработке в строго контролируемых условиях. Из тканевой структуры извлекаются хрящевые клетки. Они помещаются в пробирки с питательной средой, находящиеся в инкубаторе, который обеспечивает постоянную температуру + 37 °C. После получения достаточного количества клеток (около 20 миллионов) их переносят на временный клеточный носитель (матрицу). Она состоит из различных биологических веществ, растворяющихся по мере приживления хондроцитов. Полученное таким образом соединение клеток и носителя образует трансплантат. Такая техника называется аутологичной матрично-индуцированной трансплантацией хрящевых клеток.
- Имплантация - Пересадка проводится в рамках артроскопии или миниартротомии (раскрытия сустава через небольшой разрез). При этом сначала хирург осматривает и обрабатывает хрящевой дефект, аккуратно обрезая и очищая его поверхность так, чтобы не повредить расположенную ниже субхондральную кость. Затем в подготовленную область повреждения помещается трансплантат и подгоняется под ее границы. Для последующей стабилизации его края фиксируются фибриновым клеем или прикрепляются с помощью швов.
Пересадка костно-хрящевых трансплантатов
С помощью трансплантата (графта), состоящего из хрящевой и костной ткани, пораженную область суставной поверхности можно закрыть на всю ее глубину. Суть технологии: из участка, не подверженного нагрузке, вырезается цилиндр, включающий хрящевой и костный компоненты, и помещается в пораженную область. Для лечения могут использоваться как один, так и несколько графтов (так называемая «мозаичная» хондропластика).
Операция может проводиться как открытым, так и артроскопическим методом. После вмешательства конечности необходим щадящий режим в течение двух-трех месяцев, а также интенсивная физиотерапия.
Этот способ дает хорошие результаты прежде всего при небольших остеохондральных (затрагивающих суставной хрящ и подлежащую кость) повреждениях коленного и голеностопного суставов. Однако данная техника имеет ограничения. Легко извлечь и пересадить можно не более 2-3 цилиндров диаметром примерно 10 мм, поэтому она не подходит в случаях обширных дефектов.
В некоторых случаях возможна и аллогенная трансплантации хряща, когда используется донорский материал.
Метод трансплантации хрящевой ткани имеет следующие преимущества:
- в дефект имплантируется нормальная хрящевая ткань с полностью сформированной и функционально полноценной хрящевой матрицей;
- имплант содержит жизнеспособные хондроциты;
- можно восстановить контур сустава;
- возможна артроскопическая техника вмешательства.
Недостатки остеохондральной трансплантации:
- ограниченный размер и количество трансплантатов;
- между трансплантатами образуются так называемые «мертвые пространства», которые заполняются волокнистой хрящевой тканью;
- отсутствует интеграция гиалинового хряща между донором и реципиентом;
- хрящ в донорской и реципиентной областях имеет различные механические свойства;
- в месте забора хрящево-костных цилиндров могут возникнуть болезненные ощущения с ограничением функции сустава.
Клиники, специализирующиеся на восстановлении хряща с помощью методик трансплантации:
Клиника ортопедии, травматологии и восстановительной хирургии Университета Аахен
Клиника ортопедии и травматологии Униклиники Дюссельдорф
Центр молекулярной ортопедии
Клиника ам Ринг
Клиника "Орто-центр в Аахене"
Задать вопрос о лечении в Германии
_________________________
Получить рекомендации по вопросам лечения ортопедических заболеваний в клиниках Германии, Вы можете по телефонам: (495) 6141736 и (495) 7481117 или отправив нам запрос или письмо по электронной почте.